Bauchdeckenstraffung
Was ist eine Bauchdeckenstraffung? Ein chirurgischer Eingriff zur Entfernung von überschüssiger Haut und Fettgewebe am Bauch. Dabei wird die Bauchmuskulatur gestrafft und ein flacherer, strafferer Bauch geschaffen.
Für wen geeignet? Für Patienten mit erschlaffter Bauchhaut nach Schwangerschaften, starkem Gewichtsverlust oder altersbedingtem Elastizitätsverlust. Voraussetzung: stabiles Gewicht seit mindestens 6 Monaten, BMI unter 35 kg/m², abgeschlossene Familienplanung.
Wichtigste Voraussetzungen: Mindestens 3-4 Wochen Rauchstopp vor und nach der OP (Nikotin gefährdet die Wundheilung massiv). Gewicht muss stabil sein – die Operation ist kein Ersatz für Gewichtsabnahme.
Dauer & Kosten: 1,5-4 Stunden unter Vollnarkose, stationärer Aufenthalt 2-3 Tage. Kosten in Deutschland: ca. 6.000-10.000 Euro (Selbstzahler). Kassenübernahme nur in Ausnahmefällen bei medizinischer Notwendigkeit.
Ergebnis: Dauerhaft, sofern das Gewicht stabil bleibt und keine Schwangerschaft folgt. Endgültiges Ergebnis nach 6-12 Monaten sichtbar, wenn Schwellungen abgeklungen und Narben verblasst sind.
Die meisten Operationen der plastischen Chirurgie dienen der Wiederherstellung einer harmonischen Körperkontur. Gerade im Bereich des Bauches kommt es, ähnlich wie an den Oberarmen und Oberschenkeln, im Alter zu einer natürlichen Erschlaffung der Haut (Cutis laxa). Eine ausgeprägte Erschlaffung kann nach einer Gewichtsabnahme oder nach Schwangerschaften entstehen. Durch eine Bauchdeckenstraffung (Abdominoplastik) können diese Veränderungen korrigiert werden.
Spezialisten für Bauchdeckenstraffung

Dafür stehen dem plastischen Chirurgen verschiedene Verfahren und Operationstechniken zur Verfügung, die sich nach Art und Ausprägungsgrad der Hauterschlaffung richten. Sie können mit anderen Techniken wie der Fettabsaugung (Liposuktion) kombiniert werden, um ein harmonisches und zufriedenstellendes Ergebnis für den Patienten zu erreichen.
Wann wird eine Bauchdeckenstraffung durchgeführt?
Nach starker Gewichtszunahme, nach Schwangerschaft oder in Folge einer starken Gewichtsabnahme entsteht ein Haut- und/oder Fettüberschuss am Bauch, der von dem Patienten als störend und belastend empfunden wird. Die Verteilungsmuster unterscheiden sich zwischen Frauen und Männern:
- bei Frauen – der Überschuss an Haut und/oder Fett befindet sich meist am Unterbauch (unterhalb des Bauchnabels)
- bei Männern – der Überschuss an Haut und/oder Fett befindet sich meist am Oberbauch (oberhalb des Bauchnabels)
Bei Frauen kann es nach der Schwangerschaft zu einer Überdehnung der Bauchmuskulatur kommen, die zu einem Erschlaffen der Muskulatur und Haut führt. Eine zu große Lücke zwischen den geraden Bauchmuskeln kann sich unter der Haut in der Mitte des Bauches bilden (Rektusdiastase). Diese Schwächung der Bauchwand führt häufig zu chronischen Rückenschmerzen und Haltungsschäden, da die Bauchmuskulatur ihre stützende Funktion für die Lendenwirbelsäule nicht mehr vollständig wahrnehmen kann.
Nach starker Gewichtsreduktion kann die Haut am Bauch so schlaff sein, dass sie lappenartig herabhängt (sogenannte Fettschürze). In den tiefen Falten dieser Hautüberschüsse können chronische Hautprobleme entstehen: Hautentzündungen (Intertrigo), Ekzeme und wiederkehrende Pilzinfektionen durch das feucht-warme Milieu. Wenn diese Beschwerden trotz konsequenter Hautpflege nicht ausheilen, kann die Operation medizinisch notwendig sein.
Für wen ist eine Bauchdeckenstraffung geeignet?
Eine Bauchdeckenstraffung ist geeignet, wenn:
- Ihr Gewicht seit mindestens 6 Monaten stabil ist
- Sport und Diät keine weitere Verbesserung bringen
- Sie einen deutlichen Hautüberschuss haben (mehr als 2 cm lässt sich zwischen den Fingern fassen)
- Eine Rektusdiastase (Spalt zwischen Bauchmuskeln) von mehr als 2-3 cm besteht
- Chronische Hautprobleme in den Hautfalten auftreten
- Ihre Familienplanung abgeschlossen ist
Wichtig: Eine Bauchdeckenstraffung ist kein Ersatz für eine Gewichtsabnahme. Sie sollten bereits Ihr Zielgewicht erreicht haben, bevor Sie die Operation in Erwägung ziehen. Bei einem BMI über 35 kg/m² ist das Risiko für Komplikationen deutlich erhöht, und viele Chirurgen raten von dem Eingriff ab.
Für wen ist eine Bauchdeckenstraffung nicht geeignet?
Kontraindikationen für eine Bauchdeckenstraffung sind:
- Schwerwiegende Herz-Kreislauf-Erkrankungen
- Fortgeschrittene Adipositas (BMI über 35 kg/m²)
- Akuter oder geplanter Kinderwunsch (eine Schwangerschaft würde das Ergebnis zunichte machen)
- Aktives Rauchen ohne Bereitschaft zur mehrwöchigen Abstinenz
- Schlecht eingestellter Diabetes mellitus
- Gerinnungsstörungen
Was muss ich vor einer Bauchdeckenstraffung beachten?
Bei einem vor der Operation stattfindenden Gespräch klärt der Arzt über mögliche Risiken auf und bespricht mit dem Patienten auch, welche Ergebnisse realistisch sind, um falsche Vorstellungen und damit Enttäuschungen zu vermeiden. Der Arzt legt fest, welche Medikamente vor und nach der Operation nicht mehr eingenommen werden dürfen. Wie bei jeder Operation sollte der Patient bestimmte Handlungsvorgaben beachten:
- Verzicht auf Nikotin und Alkohol mindestens drei bis vier Wochen vor und nach der Operation: Dies ist eine der wichtigsten Maßnahmen. Nikotin verengt die Gefäße und kann zu schwerwiegenden Durchblutungsstörungen des Hautlappens führen. Das Risiko für Wundheilungsstörungen und Gewebenekrosen (Absterben von Hautarealen) ist bei Rauchern erheblich erhöht. Auch Alkohol beeinträchtigt die Wundheilung.
- Blutgerinnungshemmende Medikamente (Antikoagulantien) absetzen: In Absprache mit dem Arzt sollten blutgerinnungshemmende („blutverdünnende") Medikamente wie Aspirin, Marcumar oder Plavix mindestens zwei Wochen vor der Operation abgesetzt werden, um das Risiko von Blutungen während und nach der Operation gering zu halten.
- Nichtverschreibungspflichtige Medikamente berücksichtigen: Einige frei erhältliche Schmerzmittel, unter anderem Acetylsalicylsäure, beeinflussen die Blutgerinnung und erhöhen das Risiko einer Nachblutung nach der Operation. Sie müssen gegebenenfalls auch in Absprache mit dem Arzt abgesetzt werden.
- Hormonelle Präparate: Die Antibabypille und andere östrogenhaltige Medikamente sollten etwa zwei Wochen vor dem Eingriff abgesetzt werden, um das Risiko für Thrombosen zu minimieren.
- Gewichtsstabilität nachweisen: Ihr Gewicht sollte seit mindestens 6 Monaten stabil sein. Nach massivem Gewichtsverlust (über 20 kg) wird oft eine Wartezeit von 12-18 Monaten empfohlen.
Generell sollten verschreibungspflichtige Medikamente erst nach Rücksprache mit dem Arzt und nicht auf eigene Verantwortung abgesetzt werden. Aus diesem Grund es ist es im Vorgespräch wichtig, dem Arzt alle ärztlich und selbst verordneten Medikamente anzugeben.
Bei der körperlichen Untersuchung vor der Operation beurteilt der Arzt den allgemeinen Gesundheitszustand und fragt vorbestehende Grunderkrankungen ab. Er notiert Größe und Gewicht, Gewichtsschwankungen, Schwangerschaften und vorausgegangene Operationen im Bauchbereich (z.B. Kaiserschnitte, Gallenblasenentfernung), da diese die Durchblutung des Hautlappens beeinflussen können. Anschließend macht sich der Arzt bei sitzendem, stehendem und liegendem Patienten ein Bild über den Ausprägungsgrad der Baucherschlaffung. Dazu gehört die Beurteilung der Hautbeschaffenheit nach Elastizität, Durchblutung, Dehnungsstreifen und bestehenden Narben. Er ermittelt die Schamhaargrenze und die Lage und Form des Nabels. Durch einen Kneiftest (Pinch-Test) ermittelt er darüber hinaus die Menge und Beschaffenheit des Unterhautfettgewebes (subkutanes Fett).
Zur Beurteilung der Notwendigkeit einer Operation und eventueller zusätzlicher Maßnahmen kann der Schweregrad der Ausprägung nach einem Schema von Psillakis eingeteilt werden:
- Typ I: Überschuss von subkutanem Fettgewebe unterhalb des Bauchnabels
- Typ II: wie Typ I, zusätzlich Hautüberschuss unterhalb des Bauchnabels
- Typ III: wie Typ II, zusätzlich Schwäche des Muskel-Sehnen-Systems des Bauches (Rektusdiastase)
- Typ IV: wie Typ III, zusätzlich Überschuss von Haut und Fettgewebe im gesamten Bauchbereich
- Typ V: wie Typ IV, Befund ist stark ausgeprägt
- Typ VI: wie Typ V, zusätzlich Deformität der Brüste
Nach dieser Einteilung richtet sich die Art des Eingriffs und die anzuwendenden Operationstechniken (Einteilung nach Psillakis):
- Typ I: Fettabsaugung (Liposuktion)
- Typ II: Mini-Abdominoplastik (Mini-Straffung)
- Typ III: Mini-Abdominoplastik, Naht der Rektusdiastase (mittige Lücke zwischen Bauchmuskeln) bei erschlaffter Bauchmuskultur
- Typ IV und V: klassische Abdominoplastik (Bauchdeckenkorrektur) alleine oder in Kombination mit Fettabsaugung
- Typ VI: Abdominoplastik zusammen mit Korrektur und Straffung der Brustregion (oft als "Mommy Makeover" bezeichnet)
Nüchternheit am OP-Tag: Am Tag der Operation müssen Sie streng nüchtern erscheinen. Das bedeutet: mindestens 6 Stunden vor der Narkoseeinleitung keine Nahrung und keine Flüssigkeit zu sich nehmen. Dies ist wichtig, um Komplikationen während der Narkose zu vermeiden.
Was passiert bei einer Bauchdeckenstraffung?
Der Chirurg zeichnet vor der Operation die Schnittlinien ein, an denen er die Schnitte setzt, um das überschüssige Gewebe zu entfernen. Hier stehen mehrere Schnittführungsmuster zur Verfügung, die abhängig vom Ausprägungsgrad gewählt werden. Die Einteilung der Schnitttechniken entspricht vertikalen, transversen (quer über den Bauch führenden) und kombiniert vertikal-transversen Schnittführungen. Die häufigsten Schnittführungen sind:
- waagerechter Schnitt von Beckenkamm zu Beckenkamm
- W-förmiger Schnitt von Beckenkamm zu Beckenkamm
- ankerförmiger Schnitt (umgekehrtes T)
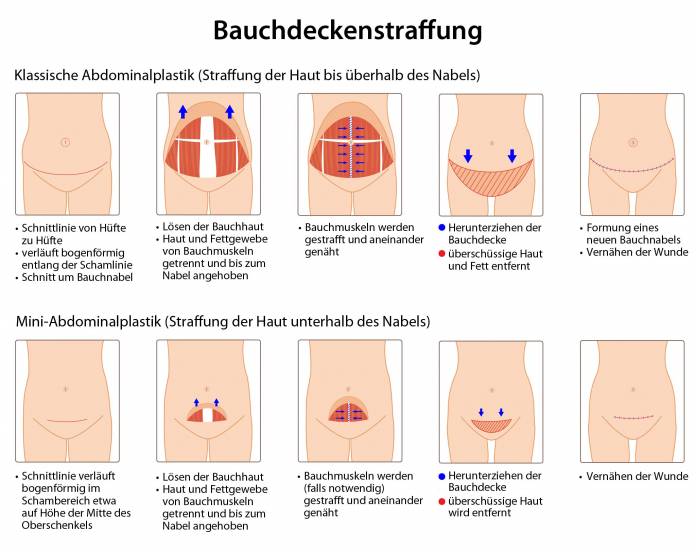
Die klassische Abdominoplastik (Vollständige Straffung)
Bei der klassischen Methode führt der Operateur einen horizontalen Schnitt oberhalb der Schamhaargrenze durch, der sich bis zu den Beckenknochen erstreckt. Vom Schnitt ausgehend wird die Bauchhaut mitsamt dem darunter liegenden Fettgewebe bis zum Rippenbogen von der Muskulatur abgelöst. Der Bauchnabel wird kreisförmig umschnitten, damit er in seiner ursprünglichen Lage auf der Muskulatur fixiert bleibt.
Wenn notwendig, werden die geraden Bauchmuskeln in der Mittellinie durch Nähte gestrafft (Rektusplikatur). Anschließend wird die Haut nach unten gezogen und so weit gekürzt, bis sie wieder straff anliegt. Der Bauchnabel wird durch eine neue Öffnung in der gestrafften Haut wieder eingenäht. Dieser Eingriff dauert zwischen zwei und vier Stunden und findet unter Vollnarkose statt.
Mini-Abdominoplastik (Partielle Straffung)
Die Mini-Bauchdeckenstraffung ist eine weniger invasive Variante für Patienten, deren Problemzone ausschließlich auf den Unterbauch beschränkt ist. Deshalb wird sie auch als untere Bauchdeckenstraffung bezeichnet. Hierbei wird der Bauchnabel nicht versetzt. Der Schnitt ist kürzer und die Ablösung der Haut weniger umfangreich, was zu einer schnelleren Genesung führt. Diese Methode ist jedoch unzureichend, wenn Hautüberschüsse im Oberbauch oder eine ausgeprägte Rektusdiastase vorliegen.
High-Lateral-Tension-Technik (HLT)
Die High-Lateral-Tension-Abdominoplastik ist eine fortgeschrittene Technik, bei der die Spannung hauptsächlich auf die seitlichen (lateralen) Bereiche der Naht verteilt wird. Entwickelt von Dr. Ted Lockwood im Jahr 1993, nutzt diese Methode diagonale Zugvektoren statt eines rein vertikalen Zugs im Zentrum.
Dies führt zu mehreren Vorteilen: einer verbesserten Taillierung, einer Straffung der Flanken und einem moderaten Lifting-Effekt der äußeren Oberschenkel. Da die Hauptlast der Spannung an den seitlichen Wundrändern liegt, ist der Verschluss im empfindlichen zentralen Bereich spannungsarm, was die Heilung des Nabels und der Schamregion optimiert. Die HLT-Technik erzeugt ein athletischeres, dreidimensionaleres Ergebnis.
Fleur-de-Lis-Abdominoplastik (Erweiterte Bauchstraffung)
Die Fleur-de-Lis-Abdominoplastik, benannt nach der französischen Lilie, ist eine erweiterte Form der Bauchdeckenstraffung für Patienten mit massivem Hautüberschuss. Sie wird auch als "Anker-Methode" oder umgekehrtes T bezeichnet, da zusätzlich zum horizontalen Schnitt ein vertikaler Schnitt vom Bauchnabel aufwärts gesetzt wird.
Diese Methode ist besonders geeignet für Patienten nach massivem Gewichtsverlust, insbesondere nach bariatrischen Operationen wie Magenbypass oder Schlauchmagen. Sie kommt vor allem dann zum Einsatz, wenn eine ausgeprägte Hauterschlaffung sowohl in horizontaler als auch in vertikaler Richtung vorliegt. In Fällen, in denen eine klassische Bauchdeckenstraffung nicht ausreichend wäre, um das gewünschte Ergebnis zu erreichen, stellt die Fleur-de-Lis-Methode eine wichtige Alternative dar. Besonders bei ausgeprägten Fettschürzen, die bis über die Schamhaargrenze reichen, kann nur diese erweiterte Technik eine zufriedenstellende Straffung ermöglichen.
Der Hauptvorteil dieser Technik liegt in der umfassenderen Straffung: Sie ermöglicht eine bessere Konturierung der gesamten Körpermitte, einschließlich Taille und Flanken. Die Schnittführung ähnelt einem umgekehrten T, wodurch überschüssige Haut sowohl nach unten als auch zu den Seiten hin entfernt werden kann.
Der wichtigste Nachteil dieser Methode besteht darin, dass die Narbe nicht nur horizontal im Bikinibereich verläuft, sondern zusätzlich vertikal vom Schambein bis zum Brustbein. Diese vertikale Narbe ist sichtbar und kann nicht durch normale Unterwäsche verdeckt werden. Für viele Patienten nach massivem Gewichtsverlust ist dies jedoch akzeptabel, da die Alternative – die hängende Hautschürze – als deutlich belastender empfunden wird.
Wichtig zur Fleur-de-Lis-Methode: Neuere Studien zeigen, dass durch Kombination von radikaler Fettabsaugung mit klassischer Bauchstraffung (Lipoabdominoplastik) in vielen Fällen auf den vertikalen Schnitt verzichtet werden kann. Dies sollte im Beratungsgespräch mit dem Chirurgen besprochen werden, um die Narbenbelastung zu minimieren.
Reverse-Abdominoplastik (Umgekehrte Bauchdeckenstraffung)
Die Reverse-Abdominoplastik ist ein sehr seltenes und spezialisiertes Verfahren, das den Oberbauch strafft. Anders als bei der klassischen Methode erfolgt der Schnitt nicht unterhalb, sondern direkt unterhalb der Brustfalte (inframammäre Falte). Die überschüssige Haut des Oberbauchs wird nach oben zur Brust hin gezogen und entfernt.
Diese Methode ist geeignet für Patienten mit isoliertem Hautüberschuss im Oberbauch, also oberhalb des Bauchnabels. Voraussetzung ist, dass keine oder nur eine geringfügige Rektusdiastase, also kein ausgeprägter Muskelspalt, vorliegt. Die Reverse-Abdominoplastik wird häufig in Kombination mit einer Bruststraffung oder Brustverkleinerung durchgeführt, da dann nur eine gemeinsame Narbe entsteht. Bei Männern kommt sie gelegentlich zum Einsatz, wenn der hauptsächliche Fettüberschuss am Oberbauch lokalisiert ist.
Der Vorteil dieser Technik liegt darin, dass die Narbe unter der Brust versteckt werden kann und bei gleichzeitiger Brustoperation nur eine Narbe entsteht. Allerdings wird diese Methode sehr selten durchgeführt, da die meisten Patienten mit Hautüberschuss vor allem Probleme am Unterbauch haben. Zudem haben viele Chirurgen wenig Erfahrung mit dieser Technik, was die Arztwahl erschwert.
Eine wichtige Einschränkung besteht darin, dass die Reverse-Abdominoplastik die Bauchmuskeln nur im oberen Bereich straffen kann. Sie ist daher nicht geeignet für Patienten mit ausgeprägter Rektusdiastase oder massivem Gewebsüberschuss am gesamten Bauch. In solchen Fällen bleibt die klassische Bauchdeckenstraffung die Methode der Wahl.
Kombination mit Liposuktion (Lipoabdominoplastik)
Oft wird die Straffung durch eine Fettabsaugung ergänzt, um hartnäckige Fettdepots an den Flanken oder im Oberbauch zu entfernen. Bei der Lipoabdominoplastik kann durch die Absaugung eine großflächige Ablösung des Gewebes teilweise reduziert werden, was die Blutversorgung schont und das Risiko für Komplikationen wie Serome (Flüssigkeitsansammlungen) verringert.
Bevor die Wunden verschlossen werden, werden dünne Drainageschläuche eingesetzt, damit das Wundsekret ablaufen kann. Die Drainagen werden nach ein bis drei Tagen entfernt. Gleich nach der Operation wird ein fester Verband (Kompressionsverband) angelegt.
"Mommy Makeover": Die Bauchdeckenstraffung kann mit einer Brustoperation kombiniert werden – dies wird oft als "Mommy Makeover" bezeichnet. Es hat den Vorteil einer einzigen Narkose und einer gemeinsamen Erholungszeit, erhöht aber auch die Belastung für den Körper und das Risiko für Komplikationen. Diese Entscheidung sollte sorgfältig mit Ihrem Chirurgen besprochen werden.
Welche Risiken und Komplikationen können bei einer Bauchdeckenstraffung auftreten?
Die Abdominoplastik zählt zu den Eingriffen mit höherem Risikoprofil in der ästhetischen Chirurgie, da großflächige Wundflächen entstehen.
Wichtig zu wissen: Zu den Risiken einer Bauchdeckenstraffung gehört die Durchblutungsstörung und die dadurch entstehenden Hautnekrosen. Umso wichtiger ist es, auf das Rauchen zu verzichten, da Rauchen Durchblutungsstörungen fördert.
Zu den Risiken der Operation gehören:
- Wundheilungsstörungen und Gewebenekrosen: Absterben von Hautarealen ist die gefürchtetste Komplikation. Sie tritt vermehrt bei Patienten mit Durchblutungsstörungen, Diabetes mellitus oder Nikotinkonsum auf. Bei Rauchern ist das Risiko signifikant erhöht.
- Blutungen und Hämatome: Geringe Blutungen und rosa gefärbtes Wundsekret sind normal. Bei stärkeren, anhaltenden Blutungen sollte ein Arzt aufgesucht werden. In seltenen Fällen kann eine operative Revision notwendig sein.
- Infektionen: Wird die Wunde heiß, überempfindlich, gerötet oder eitert sie, sollte ebenfalls ein Arzt aufgesucht werden. Diese Symptome können auf eine Infektion hinweisen und müssen mit Antibiotika behandelt werden.
- Serombildung: Ansammlung von Wundflüssigkeit und Lymphflüssigkeit im Bereich unter dem Hautlappen. Dies ist eine häufige Komplikation nach Bauchdeckenstraffungen, da die Lymphgefäße durch die großflächige Ablösung vorübergehend überlastet sind. Hat sich ein Serom gebildet, muss dieses meist punktiert (mit einer Nadel abgesaugt) werden.
- Sensibilitätsstörungen: Eine Taubheit im Bereich des Unterbauchs ist postoperativ fast immer vorhanden. Dies liegt an der Durchtrennung kleiner Hautnerven während der Operation. Die Empfindung regeneriert sich jedoch meist innerhalb von 6 bis 12 Monaten, kann aber in seltenen Fällen dauerhaft sein.
- Verletzungen von Nerven und Gefäßen: Bei Verletzungen des Oberschenkelhautnervs (Nervus cutaneus femoris lateralis) kann es zu Missempfindungen des Oberschenkels kommen.
- Darmverletzungen oder Darmverschluss (Ileus): Bei der Operation kann es zu einer Verletzung der Bauchorgane beziehungsweise des Darms kommen. Wenn dies passiert, ist eine weitere Operation nötig, um diese Verletzungen zu beheben.
- Thromboembolische Ereignisse: Bei unzureichender Bewegung können sich vor allem in den großen Gefäßen der Beine Blutgerinnsel (Thrombosen) bilden. Wenn sich diese Blutpfropfen lösen und in ein Lungengefäß wandern, kommt es zu einem lebensbedrohlichen Verschluss (Lungenembolie). Dies ist das größte systemische Risiko. Daher ist eine konsequente Prophylaxe mit Heparin-Injektionen und Kompressionsstrümpfen unverzichtbar. Gleichzeitig ist es nach der Operation wichtig, möglichst frühzeitig aufzustehen und sich zu bewegen, ohne sich jedoch zu überfordern.
- Narbenbildung: Je nach Schnittführung ergeben sich unterschiedliche Narben, die mehr oder weniger gut sichtbar sind. Es wird versucht, die Narben möglichst unauffällig zu platzieren, damit sie durch Unterwäsche oder Bademode bedeckt sind. Bei einer schlechten Wundheilung kann es jedoch vorkommen, dass sich wulstige, unschöne Narben bilden, die auffällig sind.
- Konturunebenheiten und Asymmetrien: Treten Konturunebenheiten oder Seitenungleichheiten auf, müssen diese in einer nachfolgenden Operation korrigiert werden.
- Nicht zufriedenstellendes Ergebnis: Die Erwartungshaltung mancher Patienten ist nicht realistisch. Diese sollte der Arzt bei der Voruntersuchung besprechen, um nach der Operation Enttäuschungen und Frustration zu vermeiden.
Worauf muss ich nach einer Bauchdeckenstrafftung achten?
Eine Bauchdeckenstraffung ist ein chirurgischer Eingriff mit einer ausgedehnten Wundfläche. Deshalb ist es von großer Bedeutung, den Wundheilungsverlauf genau zu beobachten. Eine schlechte Wundheilung wirkt sich auf das Ergebnis aus. Leichte Schmerzen und Spannungsgefühle sind in den ersten Tagen nach der Operation normal. Erhöhte Temperatur hingegen deutet auf eine mögliche Infektion hin, die mit Medikamenten behandelt werden muss. Aus diesem Grund ist eine tägliche Wundkontrolle durch den Arzt wichtig, um frühzeitig Rötungen, Überwärmung und Wundausfluss dokumentieren und behandeln zu können. Kontrolle des Kreislaufs und Laboruntersuchungen des Blutes sollten nach der Operation erfolgen. Lassen sich die Beschwerden nicht auf eine Infektion zurückführen, empfiehlt sich eine Abklärung mittels Ultraschall, Röntgen oder Computertomographie (CT).
Die postoperative Phase im Überblick
Woche 1-2: Akute Wundheilungsphase
- Strikte Schonung, nur leichte Bewegung im Zimmer
- Thromboseprophylaxe mit Heparin-Spritzen
- Schwellungen und Blutergüsse sind normal
- Drainagen werden nach 1-3 Tagen entfernt
- In leicht gebeugter Haltung gehen und schlafen, um Spannung auf die Naht zu reduzieren
Woche 2: Frühe Mobilisation
- Fadenentfernung nach etwa 8-10 Tagen (falls nötig)
- Erste Dusche möglich
- Rückgang der Hämatome
- Leichte Mobilisation
Woche 4-6: Gewebeverfestigung
- Wiederaufnahme leichter Bürotätigkeiten möglich
- Kompressionsmieder kann teilweise abgelegt werden
- Narbe beginnt abzublassen
Woche 6-8: Zunehmende Belastbarkeit
- Leichter Sport wie Fahrradfahren oder Schwimmen erlaubt
- Narbe wird weicher
Monat 3-6: Endergebnis wird sichtbar
- Volle körperliche Belastbarkeit, auch Kraftsport
- Endergebnis wird beurteilbar
- Gewebeödeme sind abgeklungen
Wichtige Hinweise zur Nachsorge für einen optimalen Heilungsverlauf sind:
- Nehmen Sie sich die nötige Zeit, um sich von der Operation zu erholen. Sie sollten etwa zwei bis vier Wochen zur Genesung nach dem Eingriff planen.
- Stehen Sie möglichst frühzeitig nach der Operation auf, um die Bildung von Blutgerinnseln zu vermeiden. Dabei sollten Sie den Oberkörper nicht ganz strecken, damit die Nähte entlastet werden und nicht einreißen.
- Wenn Sie im Bett liegen, achten Sie darauf, für Ihren Bauch eine entlastende Position einzunehmen (Knie leicht angewinkelt), damit die Nähte nicht einreißen.
- Während der Operation eingelegte Drainagen werden in den ersten Tagen nach der Operation entfernt.
- Schmerzen im Wundgebiet sind normal und können durch Medikamente gelindert werden. Die meisten Patienten beschreiben den Schmerz als starken Muskelkater.
- Acht bis zehn Tage nach der Operation werden die Hautfäden entfernt. Salben und Cremes können die Heilung unterstützen, sollten aber frühestens drei Wochen nach der Operation angewandt werden.
- Verzichten Sie mindestens die ersten sechs bis acht Wochen auf jede körperliche Anstrengung, vor allem auch auf Sport. Wer schwer heben muss, sollte noch länger warten, da die Belastung der Bauchwand zu Narbenbruch oder Wundheilungsstörungen führen kann. Besprechen Sie dies mit Ihrem behandelnden Arzt.
- Tragen Sie vier bis acht Wochen lang konsequent Tag und Nacht die Kompressionsbandage beziehungsweise das Kompressionsmieder, das Sie von Ihrem Arzt erhalten. Diese Kompression minimiert Schwellungen, verhindert Flüssigkeitsansammlungen und gibt der inneren Wundfläche den nötigen Halt zum Verwachsen mit der Unterlage.
- Vermeiden Sie in den ersten sechs Monaten die direkte Sonnenbestrahlung der Narben, da sich diese dadurch bräunlich verfärben können. Verwenden Sie Sonnenschutz mit hohem Lichtschutzfaktor.
Narbenpflege: Das endgültige ästhetische Ergebnis ist erst nach etwa 6 bis 12 Monaten erreicht, wenn die Narben vollständig verblasst und die Gewebeödeme abgeklungen sind. Die Narbe kann mit speziellen Narbengelen oder Silikonpflastern behandelt werden, um sie flach und weich zu halten.
Wie sind die Erfolgsaussichten einer Bauchdeckenstraffung?
In den Händen eines erfahrenen Operateurs sind die Erfolgsaussichten auf ein nachhaltiges Ergebnis gut. Das Ergebnis ist dauerhaft, sofern das Gewicht stabil bleibt. Allerdings unterliegt auch die operierte Bauchwand der weiteren Alterung und Schwerkraft.
Frauen ist jedoch davon abzuraten, eine Bauchdeckenstraffung vornehmen zu lassen, wenn sie noch einen Kinderwunsch haben. Eine Schwangerschaft kann das Ergebnis negativ beeinflussen oder sogar zunichte machen, da die Bauchwand erneut überdehnt wird.
Faktoren, die das Langzeitergebnis beeinflussen:
- Gewichtsstabilität (starke Gewichtsschwankungen können das Ergebnis beeinträchtigen)
- Verzicht auf Rauchen (auch langfristig wichtig für die Hautqualität)
- Regelmäßige Bewegung und Training der Bauchmuskulatur
- Gesunde Ernährung
- Keine weiteren Schwangerschaften
Was kostet eine Bauchdeckenstraffung im Jahr 2026?
In Deutschland liegen die Preise durchschnittlich bei einer Bauchdeckenstraffung mit Kosten von 6.000 bis 10.000 Euro. Die Abrechnung erfolgt bei Selbstzahlern meist nach einem Pauschalhonorar, das jedoch auf der Gebührenordnung für Ärzte (GOÄ) basiert. Viele Kliniken bieten Finanzierungsmodelle an, die eine Ratenzahlung über mehrere Jahre ermöglichen.
Die finanziellen Aspekte einer Bauchdeckenstraffung sind komplex und hängen stark von der individuellen Indikationsstellung ab. Die Kosten setzen sich aus dem Chirurgenhonorar, den Anästhesiekosten, den Klinikgebühren für den stationären Aufenthalt und den Kosten für die Nachsorgematerialien (Kompressionsmieder) zusammen.
Kostenübernahme durch die gesetzliche Krankenkasse
Eine Kostenübernahme durch die gesetzliche Krankenkasse (GKV) ist die Ausnahme und erfordert den Nachweis einer medizinischen Notwendigkeit gemäß § 12 SGB V. Rein ästhetische Korrekturen sind keine Kassenleistung.
Voraussetzungen für eine erfolgreiche Antragstellung beim MDK (Medizinischer Dienst):
- Massiver Hautüberschuss: Nachweis einer Fettschürze, die die Schambehaarung deutlich überlappt.
- Therapieresistente Hautschäden: Dokumentation von chronischen Infektionen oder Ekzemen, die trotz mindestens 6-monatiger dermatologischer Behandlung nicht ausheilen.
- Gewichtsstabilität: Nachweis eines stabilen Gewichts über mindestens 6 bis 12 Monate nach starker Gewichtsabnahme (über 20 kg, z.B. nach bariatrischer Operation).
- Funktionelle Störung: Nachweisbare Einschränkung der Mobilität oder chronische Wirbelsäulenbeschwerden durch die Gewebelast.
Der Antrag muss ein fachärztliches Gutachten, eine detaillierte Fotodokumentation und gegebenenfalls Berichte von Orthopäden oder Dermatologen enthalten. Bei Ablehnung besteht die Möglichkeit des Widerspruchs innerhalb eines Monats.
Bauchdeckenstraffung auf einen Blick
| Info | Antwort |
|---|---|
| OP-Dauer | 1,5 bis 4 Stunden (abhängig von der Methode) |
| Narkose | Vollnarkose |
| Klinikaufenthalt | mindestens 2-3 Tage stationär |
| Narben | Lange horizontale Narbe oberhalb der Schamhaargrenze, meist durch Unterwäsche/Bademode verdeckbar. Bei Mini-Abdominoplastik deutlich kürzer. |
| Schmerzen | Mäßig bis stark in den ersten Tagen (wie starker Muskelkater), gut mit Schmerzmitteln kontrollierbar |
| Aktivitäten | Sport und körperliche Anstrengung: frühestens 6-8 Wochen nach OP Schweres Heben: erst nach 8-12 Wochen Sauna oder intensive Sonnenbestrahlung: frühestens 6 Monate nach OP |
| Arbeitsfähigkeit | Abhängig von der Tätigkeit: - Bürotätigkeit (sitzend): 2-4 Wochen - Körperlich anstrengende Arbeit: 4-6 Wochen Wichtig: Keine schwere Belastung der Bauchmuskulatur |
| Nachsorge | Kompressionsbandage bzw. -mieder: 4-8 Wochen Tag und Nacht Drainagen: Entfernung nach 1-3 Tagen Fädenziehen: etwa 8-10 Tage nach der OP Narbenpflege: ab 2-3 Wochen mit Silikongel |
| Endergebnis sichtbar | Nach 6-12 Monaten, wenn Schwellungen vollständig abgeklungen und Narben verblasst sind |
| Haltbarkeit | Dauerhaft bei stabilem Gewicht und ohne weitere Schwangerschaften |
| Kosten | 6.000 bis 10.000 Euro (Selbstzahler) Kassenübernahme nur bei nachgewiesener medizinischer Notwendigkeit |
| Mindestalter | Volljährigkeit (18 Jahre) |
| Wichtigste Voraussetzung | Gewichtsstabilität seit mind. 6 Monaten, BMI unter 35, abgeschlossene Familienplanung |
| Kritischste Risikofaktoren | Rauchen (massiv erhöhtes Risiko für Wundheilungsstörungen), Diabetes, starkes Übergewicht |
aktualisiert am 29.01.2026

Doktor der theoretischen Medizin (Lehre an der Univ. Marburg), Gesundheitsredakteurin

Gründer/Geschäftsführer, Arzt, Medizinredakteur