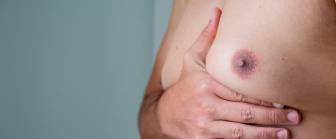
Gynäkomastie
Was ist Gynäkomastie? Eine gutartige Vergrößerung der männlichen Brust durch vermehrtes Drüsengewebe (echte Gynäkomastie) oder Fetteinlagerung (Pseudogynäkomastie/Lipomastie). Sie entsteht durch ein Ungleichgewicht zwischen Östrogen und Testosteron.
Wer ist betroffen? Bis zu 70 % der Jungen in der Pubertät (meist vorübergehend) und 50–65 % der älteren Männer. Die Ursachen reichen von hormonellen Schwankungen über Medikamente bis hin zu Erkrankungen.
Wann ist eine Operation sinnvoll? Wenn die Gynäkomastie länger als 12–24 Monate besteht (Fibrosierung), konservative Maßnahmen nicht helfen oder ein erheblicher psychischer Leidensdruck vorliegt.
Dauer & Kosten: 1–2 Stunden unter Vollnarkose oder örtlicher Betäubung. Kosten in Deutschland: ca. 3.000–5.500 Euro (meist Selbstzahler). Die Kostenübernahme durch Krankenkassen ist sehr restriktiv.
Ergebnis: Dauerhaft bei stabilem Körpergewicht. Hohe Patientenzufriedenheit. Rezidive (echtes Nachwachsen) sind selten (<10 %).
Gynäkomastie bezeichnet die gutartige Vergrößerung der männlichen Brust. Sie ist keine eigenständige Erkrankung, sondern ein Symptom eines Ungleichgewichts zwischen dem weiblichen Hormon Östrogen und dem männlichen Hormon Testosteron. Man unterscheidet zwei Formen:
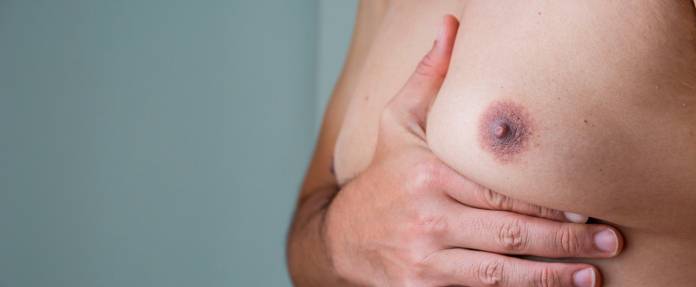
Bei der echten Gynäkomastie vermehrt sich das Brustdrüsengewebe, meist durch hormonelle Einflüsse. Das Gewebe fühlt sich dabei fest und scheibenförmig hinter der Brustwarze an.
Bei der Pseudogynäkomastie (auch Lipomastie genannt) handelt es sich um eine reine Fettansammlung im Brustbereich ohne Drüsenbeteiligung, die typischerweise bei Übergewicht auftritt. Das Gewebe ist hier weich und diffus verteilt.
Diese Unterscheidung ist wichtig für die Therapie: Eine reine Lipomastie lässt sich oft durch Gewichtsabnahme oder Fettabsaugung behandeln, während eine echte Gynäkomastie häufig eine chirurgische Entfernung des Drüsengewebes erfordert.
Wie häufig ist Gynäkomastie?
Die Gynäkomastie tritt in drei typischen Lebensphasen gehäuft auf. Bei Neugeborenen zeigen 60–90 % eine Brustdrüsenschwellung, die durch den Übertritt mütterlicher Hormone über die Plazenta entsteht. Diese Form bildet sich innerhalb der ersten Lebenswochen bis Monate von selbst zurück und ist völlig normal.
Die zweite Häufigkeitsspitze liegt in der Pubertät, wo 40–70 % der Jungen betroffen sind. Die sogenannte Pubertätsgynäkomastie entsteht durch eine vorübergehende hormonelle Dysbalance während der Geschlechtsreifung: Die Östrogenproduktion setzt früher ein als die volle Testosteronproduktion der Hoden. Bei etwa 90 % der Jugendlichen verschwindet der Befund innerhalb von 12–24 Monaten spontan, sobald sich der Hormonhaushalt stabilisiert hat.
Die dritte Spitze findet sich im höheren Alter: Bei Männern ab dem 50. Lebensjahr sind 50–65 % betroffen. Die Ursachen sind vielfältig – die testikuläre Testosteronproduktion nimmt ab, gleichzeitig steigt das Sexualhormon-bindende Globulin (SHBG), das Testosteron stärker bindet als Östrogen. Zudem produziert das oft zunehmende Fettgewebe durch das Enzym Aromatase vermehrt Östrogen.
Was sind die Ursachen einer Brustvergrößerung beim Mann?
Physiologische Ursachen
In der Neugeborenenzeit und während der Pubertät ist eine vorübergehende Brustvergrößerung normal und kein Grund zur Sorge. Sie bildet sich in der Regel von selbst zurück.
Pathologische Ursachen
Liegt eine krankhafte Ursache zugrunde, betrifft diese meist das Hormonsystem. Ein Testosteronmangel (Hypogonadismus) kann angeboren sein – wie beim Klinefelter-Syndrom mit dem Chromosomensatz 47,XXY – oder erworben durch Hodenentzündungen, Verletzungen oder altersbedingt. Bei der Androgenresistenz kann der Körper trotz normaler Testosteronspiegel das Hormon nicht verwerten, da die Rezeptoren nicht richtig funktionieren.
Eine vermehrte Östrogenproduktion kann durch hormonproduzierende Tumoren verursacht werden. Leydig-Zell-Tumoren und Sertoli-Zell-Tumoren der Hoden sowie Keimzelltumoren können autonom Östrogene oder hCG (Humanes Choriongonadotropin) produzieren, das die Östrogenbildung anregt. Auch seltene Nebennierentumoren können für eine erhöhte Östrogenproduktion verantwortlich sein.
Chronische Organerkrankungen greifen ebenfalls in den Hormonhaushalt ein. Bei einer Leberzirrhose baut die Leber Östrogene nicht mehr ausreichend ab; zusätzlich hemmt Alkohol direkt die Testosteronproduktion. Chronische Nierenerkrankungen stören den Hormonhaushalt erheblich, und bei einer Schilddrüsenüberfunktion (Hyperthyreose) erhöhen die Schilddrüsenhormone das SHBG, wodurch weniger freies Testosteron verfügbar ist.
Tritt eine Gynäkomastie nach der Pubertät neu auf, muss immer ein Hodentumor ausgeschlossen werden. Die Kombination aus Gynäkomastie, Libidoverlust und tastbarem Knoten im Hoden ist charakteristisch für einen Leydig-Zell-Tumor.
Medikamente und Substanzen
Etwa 20 % aller Gynäkomastiefälle im Erwachsenenalter werden durch Medikamente oder Substanzen ausgelöst. Antiandrogene wie Bicalutamid, Flutamid und Cyproteronacetat blockieren den Androgenrezeptor und werden bei Prostatakrebs eingesetzt.
5α-Reduktasehemmer wie Finasterid und Dutasterid, die gegen Haarausfall oder Prostatavergrößerung verschrieben werden, hemmen die Umwandlung von Testosteron in das wirksamere Dihydrotestosteron.
Auch bestimmte Herzmedikamente können eine Gynäkomastie auslösen, darunter Spironolacton (ein kaliumsparendes Diuretikum), Digoxin und einige Kalziumantagonisten.
Bei den Psychopharmaka sind es vor allem Haloperidol, Risperidon und trizyklische Antidepressiva, die über eine Erhöhung des Prolaktinspiegels wirken. Selbst Ulkusmedikamente wie Cimetidin und Omeprazol können beteiligt sein.
Ein besonderes Problem stellen anabole Steroide dar: Bei Bodybuildern führen hohe Testosterondosen zu einer vermehrten Östrogenbildung durch das Enzym Aromatase. Nach dem Absetzen verschlimmert sich das Problem oft vorübergehend, da die körpereigene Testosteronproduktion unterdrückt wurde. Auch Drogen wie Alkohol, Marihuana und Heroin sowie externe Substanzen wie Lavendelöl und Teebaumöl in Kosmetika können östrogenähnlich wirken.
Idiopathische Gynäkomastie
In 25–50 % der Fälle lässt sich trotz gründlicher Untersuchung keine eindeutige Ursache finden. Man vermutet eine erhöhte Empfindlichkeit des Brustgewebes gegenüber normalen Östrogenspiegeln oder eine lokale Überaktivität des Enzyms Aromatase.
Wie wird die Gynäkomastie eingeteilt?
In der frühen Phase (bis etwa 6 Monate) ist das Brustgewebe oft druckschmerzhaft und elastisch. Mit der Zeit wandelt sich das Drüsengewebe in festes Bindegewebe um – dieser Prozess wird als Fibrosierung bezeichnet. Ist er einmal abgeschlossen, ist eine spontane Rückbildung unwahrscheinlich.
Zur Planung der Behandlung hat sich die Einteilung nach Simon etabliert: Bei Grad I besteht eine geringe Brustvergrößerung ohne Hautüberschuss. Grad IIa bezeichnet eine mäßige Brustvergrößerung ohne Hautüberschuss, während bei Grad IIb bereits ein geringer Hautüberschuss vorliegt. Bei Grad III liegt eine ausgeprägte Brustvergrößerung mit deutlichem Hautüberschuss vor, die einer weiblichen Brust ähnelt.
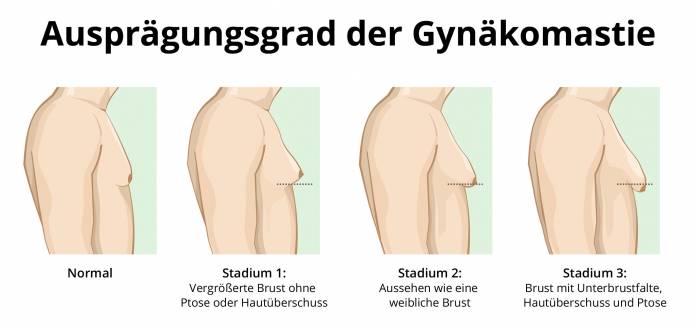
Wann wird eine Gynäkomastie-Operation durchgeführt?
Nicht jede Gynäkomastie muss operiert werden. Der erste Schritt ist immer die Suche nach der Ursache und deren Behandlung – etwa das Absetzen eines auslösenden Medikaments oder die Therapie einer Grunderkrankung. Bei der Pubertätsgynäkomastie ist Geduld oft die beste Therapie, da sich der Befund bei 90 % der Jugendlichen innerhalb von ein bis zwei Jahren von selbst zurückbildet.
Eine Operation ist sinnvoll, wenn die Gynäkomastie länger als 12–24 Monate besteht, da das Gewebe dann fibrosiert ist und sich nicht mehr zurückbildet. Auch anhaltende Schmerzen oder Druckempfindlichkeit (Mastodynie), die auf konservative Maßnahmen nicht ansprechen, können eine OP-Indikation sein. Viele Patienten leiden unter erheblichem psychischem Druck – sie schämen sich, meiden Schwimmbäder und Sport, ziehen sich sozial zurück. Dieser Leidensdruck ist eine wichtige Indikation. Bei unklaren Befunden, die eine feingewebliche Untersuchung erfordern (Ausschluss von Brustkrebs), oder bei ausgeprägter Entstellung (Simon Grad III) ist eine Operation ebenfalls angezeigt.
Wichtig: Bei Übergewicht (BMI über 30) wird in der Regel zunächst eine Gewichtsreduktion gefordert, bevor eine Operation durchgeführt wird. Auch sollte der Hormonhaushalt stabil sein. Bei Rauchern ist das Risiko für Wundheilungsstörungen deutlich erhöht – ein Rauchstopp mindestens zwei Wochen vor der OP ist dringend empfohlen.
Was muss man vor einer Gynäkomastie-Operation beachten?
Vor der Operation erfolgt eine gründliche Abklärung der Ursache. Die Anamnese umfasst Fragen zu Medikamenteneinnahme, Drogenkonsum, Nahrungsergänzungsmitteln und Vorerkrankungen. Bei der körperlichen Untersuchung wird durch Tasten unterschieden, ob es sich um Drüsengewebe oder Fett handelt – bei echter Gynäkomastie tastet man einen festen, scheibenförmigen Knoten hinter der Brustwarze. Auch die Hoden werden untersucht.
Ein Hormonstatus mit Bestimmung von Testosteron, Östradiol, LH, FSH, Prolaktin und SHBG ist obligatorisch. Dazu kommen die Tumormarker β-hCG und AFP zum Ausschluss von Hodentumoren. Der Brustultraschall ist der Goldstandard zur Unterscheidung zwischen Drüsengewebe, Fett und möglichen Tumoren. Ein Hodenultraschall sollte bei jeder unklaren Gynäkomastie erfolgen, da auch kleine, nicht tastbare Tumoren so entdeckt werden können. Bei Verdacht auf bösartige Veränderungen, besonders bei einseitigem Befund, wird zusätzlich eine Mammographie durchgeführt.
Um das Operationsrisiko gering zu halten, sollten blutverdünnende Medikamente wie Aspirin, Ibuprofen oder Marcumar nach Rücksprache mit dem Arzt etwa 10–14 Tage vor der Operation abgesetzt werden. Ein Nikotinverzicht mindestens zwei Wochen vor und nach der Operation ist dringend empfohlen, da Rauchen die Durchblutung stört und das Risiko für Wundheilungsstörungen sowie Brustwarzen-Nekrose stark erhöht.
Gibt es Alternativen zu einer Gynäkomastie-Operation?
Eine medikamentöse Behandlung kann in der frühen, schmerzhaften Phase (innerhalb der ersten 6–12 Monate) wirksam sein, solange das Gewebe noch nicht fibrosiert ist. Tamoxifen, ein Östrogenrezeptorblocker, hemmt die Wirkung von Östrogen am Brustgewebe. Bei einer Dosierung von 10–20 mg täglich über 3–6 Monate zeigen Studien Rückbildungsraten von 60–80 % und eine gute Schmerzkontrolle. Aromatasehemmer wie Anastrozol und Letrozol hemmen die Umwandlung von Testosteron in Östrogen, zeigen in Studien jedoch weniger überzeugende Ergebnisse als Tamoxifen.
In Deutschland ist kein Medikament speziell für die Gynäkomastie zugelassen – die Behandlung erfolgt daher als „Off-Label-Use". Sobald das Gewebe fibrosiert ist, helfen Medikamente kaum noch, und eine Operation bleibt die einzige effektive Option.
Wie ist der Ablauf einer Gynäkomastie-Operation?
Die Operation kann stationär unter Vollnarkose oder ambulant mit örtlicher Betäubung (Tumeszenz-Lokalanästhesie) durchgeführt werden. Die Dauer beträgt etwa 1–2 Stunden. Die Wahl der Technik richtet sich nach der Zusammensetzung des Gewebes.
1. Fettabsaugung (Liposuktion)
Bei überwiegend fettigem Gewebe (Lipomastie) wird das Fett über kleine Schnitte in der Achselhöhle oder am Rand der Brustwarze abgesaugt. Bei der klassischen Tumeszenz-Liposuktion wird zunächst eine verdünnte Betäubungslösung mit Adrenalin ins Fettgewebe gespritzt, die das Gewebe aufquillt und die Blutung minimiert. Die modernere VASER-Liposuktion nutzt Ultraschallwellen, die das Fett schonend verflüssigen und dabei Bindegewebe, Nerven und Gefäße schonen. Ein großer Vorteil dieser Technik ist die bessere Hautschrumpfung (Retraktion), die bei Grenzbefunden eine aufwendige Straffungs-OP vermeiden kann. Bei der Wasserstrahl-assistierten Liposuktion (WAL) löst ein fächerförmiger Wasserstrahl die Fettzellen sanft aus dem Gewebe.
2. Drüsenentfernung (subkutane Mastektomie)
Festes Drüsengewebe lässt sich nicht absaugen und muss chirurgisch entfernt werden. Der Schnitt erfolgt meist halbmondförmig am unteren Rand der Brustwarze (Webster-Inzision), wo die Narbe später im Übergang zwischen pigmentierter Areola und normaler Haut kaum sichtbar ist. Der Drüsenkörper wird vom Brustmuskel und der darüberliegenden Haut gelöst und entfernt. Wichtig ist dabei, dass unter der Brustwarze eine dünne Gewebeschicht von 5–10 mm belassen wird, um eine Durchblutungsstörung der Warze oder eine unschöne Einziehung (Dellenbildung) zu vermeiden.
3. Minimalinvasive Pull-Through-Technik
Bei dieser modernen Methode wird das Drüsengewebe über kleine Stichinzisionen herausgezogen, ohne einen Schnitt an der Brustwarze. Zunächst wird das umgebende Fettgewebe abgesaugt, um die Drüse freizulegen. Dann wird sie mit speziellen Instrumenten vom Untergrund gelöst und stückweise durch eine kleine Öffnung (meist in der Achsel oder Unterbrustfalte) herausgezogen. Der Vorteil: keine sichtbare Narbe an der Brustwarze und ein geringeres Risiko für Gefühlsstörungen.
4. Hautstraffung bei Hautüberschuss
Bei ausgeprägter Erschlaffung (Simon Grad III), etwa nach massivem Gewichtsverlust, muss zusätzlich überschüssige Haut entfernt werden. Bei der periareolären Straffung nach Benelli wird ein ringförmiger Hautstreifen um die Brustwarze entfernt – die Narbe liegt kreisförmig um die Warze. Bei extremem Überschuss ist ein ankerförmiger Schnitt nötig mit Narben um die Warze, vertikal nach unten und in der Unterbrustfalte. Neuere Verfahren wie J-Plasma/Renuvion nutzen Helium-Plasma zur subkutanen Straffung und können in Kombination mit VASER manchmal Hautschnitte vermeiden.
In der Praxis werden Fettabsaugung und Drüsenentfernung oft kombiniert, um ein optimales Ergebnis zu erzielen. Das entfernte Gewebe wird zur histologischen Untersuchung eingeschickt, um bösartige Veränderungen auszuschließen.
Welche Risiken und Komplikationen können bei einer Gynäkomastie-Operation auftreten?
Die Komplikationsraten liegen je nach Technik zwischen 12 % und 25 %, wobei schwere Komplikationen selten sind. Ein Hämatom (Bluterguss) tritt bei 4–6 % der Fälle auf, meist in den ersten 24 Stunden nach der Operation. Kleine Blutergüsse bilden sich von selbst zurück, größere müssen eventuell punktiert oder operativ entfernt werden. Ein Serom (Flüssigkeitsansammlung) entsteht bei 2–5 % der Patienten und kann ebenfalls punktiert werden.
Gefühlsstörungen der Brustwarze wie Taubheit oder Überempfindlichkeit treten bei bis zu 13 % auf, bilden sich aber meist innerhalb von Monaten zurück und sind selten dauerhaft. Die Pull-Through-Technik senkt dieses Risiko. Eine Asymmetrie durch ungleiche Gewebeentfernung kann eine Korrektur-OP erfordern. Die gefürchtete Dellenbildung (Kraterbildung unter der Warze) entsteht, wenn zu viel Gewebe direkt unter der Warze entfernt wurde; eine Korrektur ist durch Eigenfett-Unterspritzung möglich, aber oft schwierig.
Bei genetischer Veranlagung können Narbenprobleme wie wulstige oder verhärtete Narben (Keloide) auftreten, die mit Silikonbehandlung therapiert werden. Die Brustwarzen-Nekrose (Absterben der Warze durch Durchblutungsstopp) ist sehr selten (unter 1 %), aber schwerwiegend – das Risiko ist bei Rauchern und großen Straffungen erhöht.
Ein echtes Rezidiv, also das Nachwachsen des Drüsengewebes, ist bei vollständiger Entfernung selten (unter 10 %). Häufiger ist ein „Pseudorezidiv" durch erneute Gewichtszunahme.
Worauf muss man nach einer Gynäkomastie-Operation achten?
Die konsequente Nachsorge ist entscheidend für den Erfolg. Das Tragen einer Kompressionsweste für 4–6 Wochen ist absolut essenziell – in den ersten zwei bis drei Wochen Tag und Nacht, danach oft nur noch tagsüber. Die Kompression verhindert die Füllung der entstandenen Hohlräume mit Blut oder Serom, reduziert Schwellungen und fördert das Anliegen der Haut an die Brustwand.
Falls Drainagen eingelegt wurden, werden diese nach 1–2 Tagen entfernt. Die Hautfäden werden etwa 8–10 Tage nach der Operation gezogen, sofern keine selbstauflösenden Fäden verwendet wurden. In den ersten Tagen sollten die Arme nicht über Schulterhöhe gehoben werden, um Zug auf die Narben zu vermeiden. Gesellschaftsfähig ist man nach 2–4 Tagen, eine sitzende berufliche Tätigkeit kann nach etwa einer Woche wieder aufgenommen werden, körperlich anstrengende Tätigkeiten nach zwei bis drei Wochen.
Sport, insbesondere Oberkörpertraining, Schwimmen und Joggen, sollte erst nach 4–6 Wochen wieder aufgenommen werden. Mit der Narbenpflege beginnt man ab der dritten Woche, wenn die Krusten abgefallen sind – Silikongele oder -pflaster helfen, die Narben flach und geschmeidig zu halten. Konsequenter UV-Schutz (LSF 50+) für 6–12 Monate verhindert eine dauerhafte Verfärbung der Narben. In den ersten Tagen helfen kühlende Umschläge gegen Schwellungen. Manuelle Lymphdrainage kann ab der zweiten Woche helfen, Ödeme schneller abzubauen.
Wie sind die Erfolgsaussichten einer Gynäkomastie-Operation?
In erfahrenen Händen sind die Erfolgsaussichten sehr gut. Das Ergebnis ist bei stabilem Körpergewicht dauerhaft. Die Patientenzufriedenheit ist hoch – viele Betroffene berichten von einer deutlichen Verbesserung ihrer Lebensqualität und einem gesteigerten Selbstwertgefühl.
Welche Fachärzte führen diese Operation durch?
Die Operation wird von verschiedenen Fachärzten durchgeführt, darunter Fachärzte für Plastische und Ästhetische Chirurgie, Fachärzte für Chirurgie mit Schwerpunkt plastische Operationen sowie Dermatologen mit entsprechender operativer Erfahrung. Bei der Wahl des Operateurs sollte auf nachweisbare Erfahrung mit dem Eingriff geachtet werden.
Übernimmt die Krankenkasse die Kosten?
Die Kostenübernahme durch die gesetzliche Krankenversicherung (GKV) ist sehr restriktiv. Der Medizinische Dienst (MD) prüft Anträge nach strengen Kriterien. Eine „Entstellung" wird nur anerkannt, wenn die Anomalie so gravierend ist, dass sie auch durch Kleidung nicht verborgen werden kann und „im Vorbeigehen" auffällt – bei der Brust, die durch Kleidung bedeckt ist, wird dieses Kriterium fast nie erfüllt.
Gerichte haben wiederholt entschieden, dass psychische Belastung durch Minderwertigkeitskomplexe und sozialen Rückzug durch Psychotherapie behandelt werden soll, nicht durch eine Operation am „gesunden Organ".
Gut dokumentierte, therapieresistente Schmerzen können hingegen eine Indikation sein. Ein BMI über 30 ist ein Ausschlusskriterium – erst nach erfolgreicher Gewichtsabnahme wird geprüft, ob noch ein Drüsenrest vorhanden ist.
In der Praxis werden die meisten Anträge abgelehnt. Ein Widerspruch kann sich lohnen, wenn medizinische Gründe wie Schmerzen oder Hautentzündungen gut dokumentiert sind. Der Antrag sollte vor der Operation gestellt werden und ein fachärztliches Attest mit Bestätigung der echten Gynäkomastie (Ultraschall), Ausschluss hormoneller Ursachen, Dokumentation von Beschwerden sowie anonymisierte Fotos enthalten.
Was kostet die eine Gynäkomastie-Operation im Jahr 2026?
Da die meisten Patienten Selbstzahler sind, hier die typischen Kosten in Deutschland (Stand 2025): Eine einfache Drüsenentfernung kostet ab ca. 2.500 Euro, die häufige Kombination aus Fettabsaugung und Drüsenentfernung liegt bei ca. 3.000–5.500 Euro, und komplexe Eingriffe mit Straffung oder VASER-Technik können bis zu 6.000–7.000 Euro kosten.
Die Kosten setzen sich zusammen aus Chirurgenhonorar, Anästhesie, OP-Nutzung, Materialien, Kompressionswäsche und gegebenenfalls stationärem Aufenthalt. Bei rein ästhetischer Indikation kommt die Mehrwertsteuer (19 %) hinzu – bei medizinischer Indikation (mit Attest) entfällt sie. Viele Kliniken bieten Ratenzahlung über spezialisierte Finanzierungspartner an.
Gynäkomastie – Alle Infos im Überblick
| Info | Antwort |
|---|---|
| Hauptursachen | Pubertät, Alter, Medikamente (Anabolika, Finasterid, Spironolacton), Tumoren, Adipositas (Lipomastie) |
| Diagnostik | Anamnese, Tastuntersuchung, Hormonstatus (Testosteron, Östradiol, LH, FSH, Prolaktin, hCG, AFP), Ultraschall (Brust + Hoden) |
| OP-Dauer | 1 bis 2 Stunden |
| Narkose | Vollnarkose oder Dämmerschlaf + Tumeszenz-Lokalanästhesie |
| Klinikaufenthalt | Ambulant oder 1 Nacht stationär |
| OP-Methoden | Standard: Liposuktion + Drüsenexzision (Webster-Schnitt). Modern: VASER, Pull-Through (keine Areola-Narbe). Straffung: Benelli oder Anker-Schnitt bei Hautüberschuss |
| Aktivitäten | Sport und körperliche Anstrengung: frühestens 4–6 Wochen nach OP Sauna oder Sonnenbestrahlung: frühestens 3–4 Monate nach OP |
| Arbeitsfähigkeit | Bei sitzenden Tätigkeiten i.d.R. nach einer Woche |
| Nachsorge | Kompressionsweste: 4–6 Wochen (24h). Drainagen: Entfernung nach 1–2 Tagen. Fädenziehen: etwa 8–10 Tage nach OP. Narbenpflege: 6–12 Monate (UV-Schutz) |
| Risiken | Hämatom (4–6 %), Dellenbildung, Asymmetrie, Gefühlsstörung der Warze (meist vorübergehend) |
| Kosten (Selbstzahler) | Ca. 3.000–5.500 Euro (je nach Methode und Umfang) |
| Kostenübernahme GKV | Sehr restriktiv. Nur bei Entstellung, dokumentierten Schmerzen oder schwerer Grunderkrankung. BMI >30 ist Ausschlussgrund |
| Prognose | Dauerhaftes Ergebnis bei stabilem Gewicht. Rezidive selten (<10 %). Hohe Patientenzufriedenheit |
Quellen anzeigenQuellen ausblenden
Alfred Berger; Robert Hierner (Hrsg): Plastische Chirurgie: Mamma, Stamm, Genitale. Berlin, Heidelberg, Springer-Verlag, 2007
Werner L. Mang: Tipps und Tricks für den ästhetisch-plastischen Chirurgen. Heidelberg, Springer Medizin Verlag, 2007
DGPRÄC, Stefan Schanz; Gerhard Schreiber; Michael Zitzmann; Björn Dirk Krapohl; Raymund E. Horch; Frank-Michael Köhn – Leitlinie, Gynäkomastie im Erwachsenenalter: https://www.dgpraec.de/wp-content/uploads/2018/03/S1_Leitlinie_Gynaekomastie_Erwachsene.pdf (online, letzter Abruf: 20.07.2020)
aktualisiert am 23.01.2026

Geschäftsführer, Arzt, Medizinredakteur

Doktor der theoretischen Medizin (Lehre an der Univ. Marburg), Gesundheitsredakteurin